1.总则
[参考] 指引着眼于保障患者、医护人员和环境在卫生学上的安全。
1.0.2 负压隔离病区是医院中传染病区之一,含负压隔离病房和相关辅助用房。
1.0.3 负压隔离病房系医院中收治直接或间接经空气传播疾病或排查疑似经空气传播疾病患者用的病房,病房对与其相邻相通的环境或房间应保持一定的负压。
[参考] 1)靠空气传播也就是呼吸道感染,其严重性是:
① 爆发性。
② 感染面积大。
③ 感染剂量特别低。
④ 可转化成接触传播。
[参考] 2)全球41种主要传染病中经空气传播(包括吸入飞沫、气溶胶和接触飞沫)的达14种,在各种传播途径中,空气传播占首位;我国呼吸道感染在各种感染中占首位。
[参考] 3)为了阻断空气传播的途径,要实行个人防护和个人卫生的一次隔离,还要实行负压病房的二次隔离。
1.0.4 本指引适用于负压隔离病区或负压隔离病房的新建和改建工程。
2. 建筑
2.1 对平面布局的要求
2.1.1 负压隔离病房应独立成区
[参考] 1)在院区中隔离病房及其辅助用房如能独立设置最好,否则也应尽量置于建筑的一端或一侧,或占有一层,自成一区。
[参考] 2)负压隔离病区应处于院区内全年最多风向的下风向,隔离病房与周边建筑特别是宿舍和公共建筑的距离至少应在20m以上。
2.1.2 负压隔离病区出入口应独立设置,应有门禁设施。
[参考] 1)大病区(院)出入口宜有3处或3处以上,即①医务人员、出院者与探视者以及清洁物品(食物、药品等);②污染物品(尸体、垃圾等);③患者。
[参考] 2)小病区(院)可将上述②③两项合并。
2.1.3 负压隔离病区按建筑防控措施宜分为:
防控区——负压隔离病房及病房内卫生间和缓冲间。
辅助防控区——为防控区进行辅助医疗活动的区域,含走廊、冲洗消毒更衣室、检验室、治疗室、值班室、护士站、由普通工作区进入的缓冲间等。
污物处理区——处理患者接触过或废弃的物品、食物、排泄物及卫生洁具的区域。
普通工作区——是负压隔离病区的前置区域,是除防控区、辅助防控区和污物处理区之外且无患者接触的医护人员活动区域,如入口前室、医护人员卫生通过、配餐、库房等。
[参考] 1)上述分区与日常习惯分区对应的是:
污染区——防控区、污物处理区;
半污染区——辅助防控区;
清洁区——普通工作区。
[参考] 2)诸多标准中院内区分名称混乱,如污染区、半污染区、潜在污染区、高风险区、清洁区、半清洁区等等,难以量化。
[参考] 3)本指引从建筑防控措施角度来划分。所以负压隔离病房应是要用建筑防控措施“防控”的区域。现行国家标准《医院消毒卫生标准》规定感染性疾病科门诊和病区的空气菌落数和该标准的“母婴同室、普通住院病区、消毒供应中心的检查包装灭菌区”相同,说明它和处理污物的“污染区”不是一个档次。对负压隔离病区也应有这样的认识;负压隔离病房也是要达到一定清洁卫生水平的。
2.1.4 负压隔离病房可按患者危重程度分区或分段设置,应设一定数量的高危即危重患者负压隔离病房。
[参考] 1)不能排除某些医院的特殊要求。
[参考] 2)传染病定点收治医院有收治患特别严重甚至在我国尚未发现的空气传播疾病的患者即高危患者的任务。
[参考] 3)高危患者负压隔离病房(简称高危隔离病房),宜处于病房区最外侧,可在走廊上设自动隔离门。
2.1.5 应根据设置负压隔离病房的性质、规模和所能采取的感染控制措施,采取出入病房的单走廊或双走廊布置。
[参考] 1)高危隔离病房应有连接专用防护服消毒冲洗间的后通道,形成双走廊,如只占部分双走廊,则该通道应可与走廊隔断。
[参考] 2)当只设单走廊时,患者和工作人员应分别从两端进出。
2.1.6 普通工作区与辅助防控区之间、辅助防控区与防控区之间应设缓冲间。
[参考] 1)在医、患从两端进入单走廊处均应设缓冲间。医护人员缓冲间可兼作防护服换穿间,或之前另设换穿间。
[参考] 2)应经过病房缓冲间进入病房。
[参考] 3)有患者通过的缓冲间应能容纳一张病床和两名医护人员。国外标准强调这一点。
[参考] 4)缓冲间可不低于2.1m,两门不应联锁,只要求一门未关时不去开另一门。
2.2 对病房建筑的要求
2.2.1 负压隔离病房应有单人间和多人间,其数量应根据需求确定,并设一定数量的高危隔离病房。
[参考] 1)高危患者和疑似患者应为单人间。
[参考] 2)多人间人数不宜超过3人。
2.2.2 单人间每床单元(含床、床头柜、床边治疗带等)使用面积不宜小于15m2。多人间床间距不应小于1.2m。
[参考] 1)病房应有足够空间放置床边多种抢救设备,所以要有足够的面积和床间距。
[参考] 2)如荷兰医院规定床宽为1m,床距至少1.5m;而美国有的标准提出床距为2.24m。
[参考] 3)抢救单人间病床应离墙设置,以利床头放仪器设备。
2.2.3 每间负压隔离病房内应设卫生间(可含淋浴),卫生间内应设卫生洁具清洁消毒措施。
[参考] 1)卫生间地面应平整无障碍,与室内地面齐平,坐便器旁应设输液挂钩和安全抓杆,应有报警按钮,有淋浴的宜设固定座凳。
[参考] 2)在负压隔离病房中用过的卫生洁具不应拿出去处理,而应通过卫生间内的清洁消毒设施处理、包封后拿出病房。
[参考] 3)冲洗水箱中宜能随时补充杀菌剂,提倡落盖后冲水。测试表明,水洗后,在座位上方空气中可测得菌浓,5~7min后浓度才下降。也测出过患者疾病的病毒。
2.2.4 负压隔离病房应有外窗或开向走廊的内窗,均应为密闭窗;外窗应为双层玻璃并有遮阳。
[参考] 1)窗户应可由专人在必要时开启,并有记录。
[参考] 2)当设窗帘时,应设在两层玻璃之间或有走廊时设在窗外,由患者或医护人员控制开启。也可设电子雾化玻璃窗而不设窗帘,控制开关设在走廊侧。
2.2.5 病房与其缓冲间的门宜为手动推拉门(上吊式),缓冲间对外的门可为平开门或感应式移动门。门上应有观察窗。
[参考] 1)除普通工作区外,门均应为非木质门,均不应采用密闭门。
[参考] 2)缓冲间与病房间的门下边留有10mm的缝,在国外标准中称其为“设计漏泄”缝隙。
[参考] 3)凡自动开关门应有断电即开功能。
2.2.6 隔离病房与缓冲间墙上宜有传递窗。
[参考] 1)传递窗应为可消毒型两门联锁传递窗。
2.2.7 病房内应有患者衣物存放设施。
2.2.8 病房墙上不应设余压阀,病区内不应设空气吹淋室。
2.2.9 病区走廊上应设一定数量的手卫生设施。
2.2.10 除普通工作区外,其他各区墙面的踢脚不应突出墙面,墙与地面交界处应做成圆角,墙的阳角不应做成直角。
2.2.11 污物处理区的墙面和地面及其他可能被污染以及需要手触及的局部表面,均应采用耐洗涤和消毒的材料。
[参考] 1)材料不得含有有害物质。
[参考] 2)手可触及的局部表面可采用无机抑菌性材料。
2.2.12 建筑宜采用装配式结构和施工方法。
3.净化与空调
3.1 对系统的要求
3.1.1 防控区与辅助防控区用房,应采用净化空调系统。
[参考] 1)净化空调系统是在新风口、送风口和回风口以及空调机组正压出风面均设具有一定效率的阻隔式过滤器,以控制室内尘菌污染的空调系统。
[参考] 2)净化空调系统送风口或送风装置内末级过滤器应采用不低于高中效的过滤器,70%是高中效过滤器的起步效率,前置中效过滤器。室内沉降菌可达到6CFU/φ90•min。
缓冲间送风应用高效过滤器,≥60次/h,可用净化器室内自循环。 室内沉降菌可达到1.5CFU/φ90•min。
[参考] 3)过滤器宜采用低阻或超低阻设备。
[参考] 4)净化空调系统没有洁净度级别要求,更不是“层流”;用于医院时应有空气中细菌浓度要求。
3.1.2 普通工作区和污物处理区的用房(除个别房间如无菌物品存放室等)可采用送风口无需设过滤器的医院普通集中空调系统。
3.1.3 净化空调系统和医院的普通集中空调系统的新风过滤器和各室回风口过滤器(另有规定者除外)应符合表3.1.3的要求。
表3.1.3 对新风口和回风口过滤器的要求

[参考] 1)上表是现行国家标准《综合医院建筑设计规范》参照当时卫生主管部门的有关规定制订的。
3.1.4 病房净化空调系统应24小时运行。
3.1.5 根据当地气象条件,当通过技术经济比较认为可行时,可采用全新风直流系统,或可全年变新风量运行。高危隔离病房应为全新风系统。
3.1.6 负压隔离病房及其卫生间的排(回)风口均应设有不低于现行国家标准《高效空气过滤器》C类的高效过滤器。
[参考] 1)《高效空气过滤器》标准已修订待批,C类将改为40级。
3.1.7 排(回)风口设有规定高效过滤器的病房,每间病房应独立用本室大部分空气经本室空调机组自循环,小部分空气直排的系统。
[参考] 1)安有高效过滤器可用循环风这在国外各标准中都有明确规定。本指引3.1.6条规定的C类过滤器,对0.5μm~1.2μm的枯草杆菌黑色芽孢变种的实验平均过滤效率达到99.999997%,即当有1亿个这种微生物颗粒时,只能透过3个,而一次喷嚏喷出的气溶胶中1μm大小的颗粒只有约2万个,10μm大小的颗粒大约30万个以上,即使1次换气全部经过高效过滤器,可知能透过高效过滤器被回风带回室内的微生物颗粒也可忽略不计。何况人员还戴有N95口罩?所以能吸入有高效过滤器的循环风中的有害微生物剂量极低。
[参考] 2)排(回)风高效过滤器是向内吸风,无法在外面检漏,而最易漏的是边框,而能用高效过滤器回风,其必要条件是无漏。高效过滤器表面可在安装前在现场卸下在专门装置中检漏,而安好后的内边框则无法检漏。所以现行国家标准《传染病医院建筑施工及验收规范》建议采用边框不漏的装置,北京市标准《负压隔离病房建设基本配置要求》明确采用边框无需检漏的动态气流密封高效负压排风装置。
[参考] 3)患者候诊室、观察室、X光等检查室采用室内自循环的部分新风系统时,可联合排风,排(回)风口的装置宜符合上述条件。
[参考] 4)排风机与新风机或送风机应联锁。
3.1.8 排风管出口应直接通向室外,高出屋面3m以上,远离任何进风口和门窗20m以上,出口应有明显标识。
[参考] 1)排风管应保持负压运行。
[参考] 2)必要时在排风管出口装风帽。
[参考] 3)标识是提醒人员:这是有危险的 地点。
3.1.9 负压隔离病区排水管上通气管当穿过屋面时,管口应高于屋面3m,并经高效过滤器排放,管口应有明显标识。
3.2 对气流组织要求
3.2.1 负压隔离病房送、排(回)风口宜如图3.2.1所示设置。当不具备条件时,也可只在床尾设送风口,按所需换气次数加大宽度。
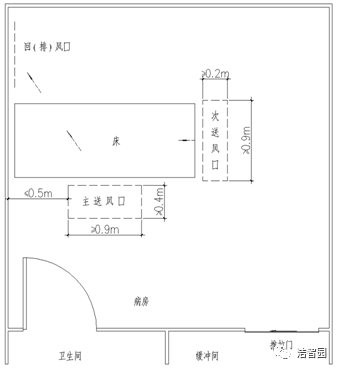
图3.2.1 风口位置
[参考] 1)病房内送净化处理过的风首先要满足定向流原则。上图方案中洁净风从病床敞开的三面中的两面“包围”病床,使患者发出的有菌空气集中向另一面排风口流动。
[参考] 2)病房的洁净风不仅要能最大程度降低室内菌浓,保护患者和在室内活动的医护人员,还应保护固定在床边操作的医护人员。实验证明该方案使沉降于室内各处的菌落数对应降低到其他方案的约1/10~1/3,而且医护人员所站床边浓度能低于别处。
3.2.2 循环风隔离病房换气次数12次/h,全新风病房10次/h。主送风口风速不宜大于0.3m/s,排(回)风口吸风速度不应大于1m/s。
[参考] 1)排(回)风口上边沿应不高于地面0.6m,下边沿应高于地面0.1m。
[参考] 2)排(回)风口如安装动态气流密封负压高效排风装置,外面不再设百叶。
[参考] 3)按该装置规定消毒、更换过滤器。
3.2.3 病房内气流应保持定向流,从干净程度要求高的地点流向要求低的地点。不应使一人位于另一人的下风向。
[参考] 1)当多人病房不便每床均设送、排(回)风口时,可在室中心顶棚上设一个送风口,最好一边一床,但每床床头下侧均应设回风口。
[参考] 2)在墙一侧的两床床边可共用一个大送风口。
[参考] 3)不应有局部设备破坏室内气流。
3.3 对压差的要求
3.3.1 相邻相通环境之间有压差要求的,除如负压隔离病房和卫生间之间只要求向卫生间定向气流注明者外,绝对值均为≥5Pa,并不得超过20Pa。
[参考] 1)在北京市标准和最新美国ASHRAE 170 标准中都只有上述定向流的规定。
3.3.2 工作人员由普通工作区进入病区走廊即辅助防控区(半污染区)通过的缓冲间,对内对外都应保持正压。患者进入病区经过的缓冲间对外应保持负压,但对内保持正压。
[参考] 1)对外压差应为≥10Pa。
3.3.3 病房门外目测高度应安有压差计,压差计上应给出压差绝对值降到标准值的80%时的警示标识。
3.3.4 室内送风口和回风口中应有不少于1个风口安压差开关,设定报警压差。报警压差可设定为调整测试时运行初阻力的2~3倍。
3.3.5 空调机组内各级空气过滤器之间应设压差计。报警压差可设定为调整测试时运行初阻力的2~3倍,超低阻过滤器取大倍数。
3.4 结语
3.4.1 负压隔离病区除应通过工程验收外,应在综合性能全面评定合格后启用。
《医院洁净护理与隔离单元技术标准》编制组
2020年2月13日
许钟麟教授
第五届中国光华工程科技奖获得者,为我国建立了完整的空气洁净技术理论体系,不仅填补了国内空白,若干概念、原理在国际上也是第一次提出。作为负责人之一,编制了我国第一本生物安全实验室建筑技术规范,对我国生物安全实验室建设起了重要的指导作用。2004年第一次提出了动态隔离理论(有中、英文专著),打破了高负压、密封门、全新风的隔离病房设计框框,使“隔离病房原来如此简单”(媒体语)。受北京市之邀,主编了全国第一本有关隔离病房的北京市地方标准。2017年主编了医院建设方面又一个重要的国标,即《洁净护理与隔离单元技术标准》,目前已完成报批流程。





 >
>







